子宫内膜癌是发达国家女性生殖道最常见的恶性肿瘤,其预后与肿瘤的临床分期密切相关。大多数 I 期患者预后良好,5 年生存率可发 96%,而高危患者 (3 级或非子宫内膜样腺癌组织类型和/或>1B 期) 的预后差。为了发现子宫内膜癌在不同组织学类型、肿瘤分级和分期方面的超声特征,瑞典学者 Elisabeth 等人对此进行了研究,文章发表在 2017 年第 9 期 Ultrasound Obstet Gynecol 杂志上。
研究共多中心纳入了 1538 名经病理确诊的子宫内膜癌患者,其中 905 名为绝经后患者,84% 有异常阴道流血。根据国际子宫内膜肿瘤分析 (IETA)研究方案,术前 120 天内行经阴道超声检查子宫内膜,评价子宫内膜回声、子宫内膜中线和子宫内膜-子宫肌层交界带以及内膜血流评分。若发现子宫内膜癌,则测量肿瘤的 3 个垂直径线及体积、肿瘤下缘与宫颈内口最短距离、肿瘤外缘与子宫浆膜层最短距离(图 1)。
根据病理学特征进行子宫内膜癌组织学分型,包括子宫内膜样癌和非子宫内膜样癌(粘液腺癌、浆液癌、透明细胞癌、混合细胞癌、未分化癌,以及癌肉瘤)。
根据盆腔和主动脉旁淋巴结切除术是根据局部治疗方案进行的高危肿瘤分期。
基于子宫切除术的手术结果,根据国际妇产科联合会 (FIGO) 2009 年标准进行子宫内膜癌分期。
子宫内膜样腺癌分为 3 个等级 (1 级分化好,2 级分化中等,3 级分化差)。
低危子宫内膜癌定义为 1A 期,1-2 级。高危子宫内膜癌分为三组:A组:1A 期,3 级或非子宫内膜样腺癌组织型;B 组: >1B 期,1 或 2 级;C 组:>1B 期,3 级或非子宫内膜癌。

图 1a 矢状切面上测量子宫内膜癌肿瘤下缘与宫颈外口的距离

图 1b 矢状切面上测量子宫前后径、肿瘤前后径(内膜厚度)、内膜直径

图 1 c 横切面上测量子宫宽度和肿瘤宽度
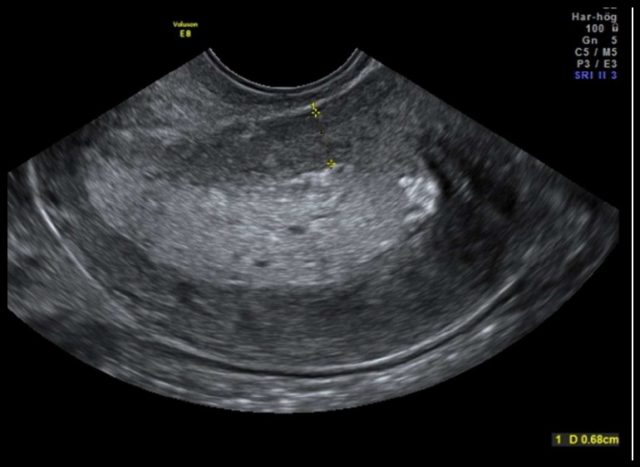
图 1d 测量肿瘤外缘与子宫浆膜层最短距离
研究表明,子宫内膜样癌级别越高,则内膜越厚,肿瘤体积越大,内膜-肌层交界带越不规则,肿瘤内回声越不均匀,出现局灶性或多来源富血供的比例越高。高级别和低级别内膜癌的最有力鉴别点是肿瘤大小、内膜-肌层交界带是否规则以及血流评分的高低。非子宫内膜样腺癌的二维图像特征与 1、2 级子宫内膜样腺癌相似,但具有与 3 级相似的富血供特性。
若不考虑肿瘤分期,则肿瘤等级越高,内膜越不规则,内部更表现为无囊肿的不均匀回声。同样,若不考虑肿瘤分级,>1B 期肿瘤体积均大于 1A 期,更多表现为不规则内膜-肌层交界带以及无囊肿的不均匀回声和不规则内膜,彩色评分 4,多灶来源血供。
随分期和分级越高,肿瘤越大 (体积和子宫内膜厚度),内膜-肌层交界带越不规则,子宫内膜回声越不均匀,彩色血流评分越高,富血供且多来源血供越常见。低危癌和高危癌之间最明显的区别是肿瘤大小 (子宫内膜厚度和体积)、血流评分、血供模式和内膜-肌层交界带规整程度。
图 2 为不同分期、不同分级的子宫内膜样癌的超声图像。
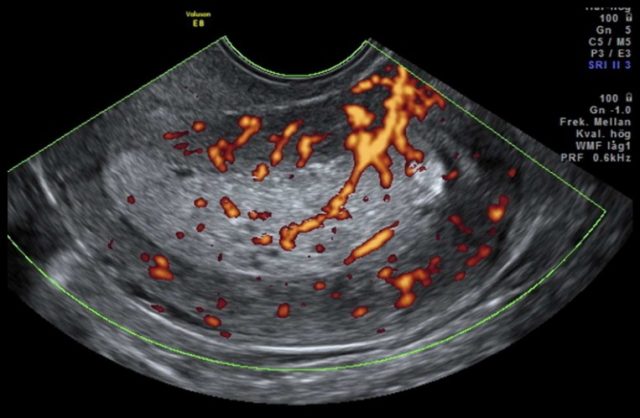
图 2a IA 期 1 级内膜样癌
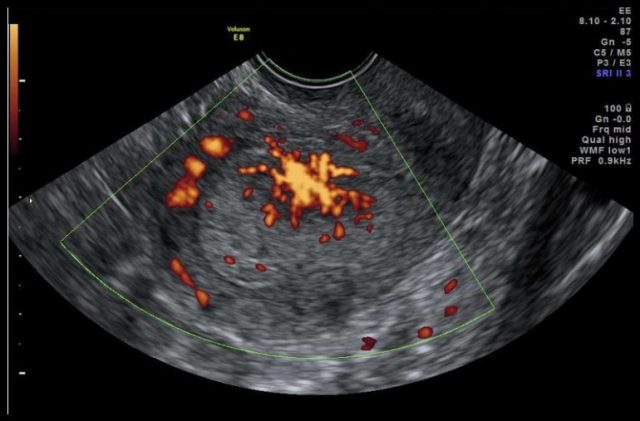
图 2b IA 期 2 级内膜癌
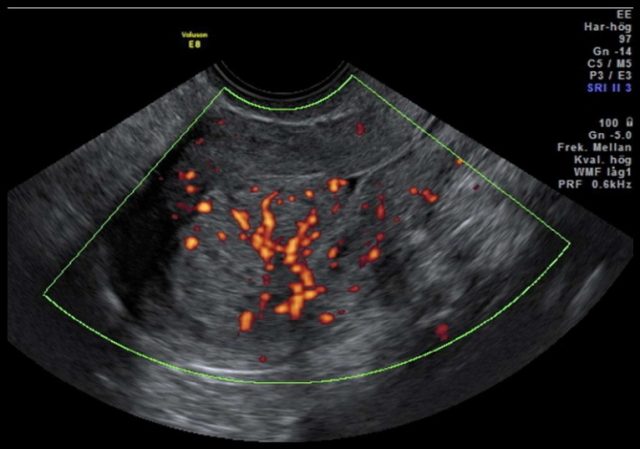
图 2c IA 期 3 级内膜样癌血流情况
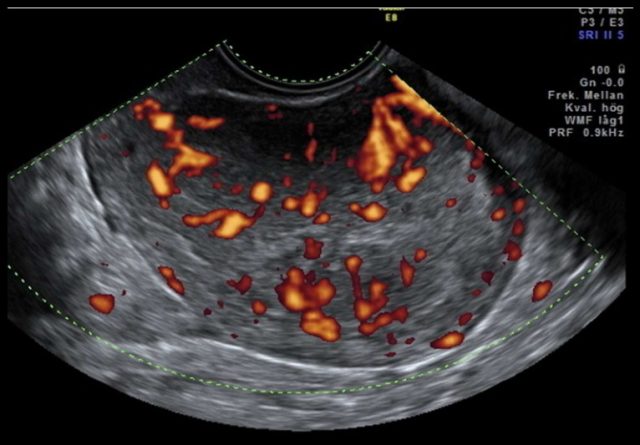
图 2d IB 期 1 级内膜样癌
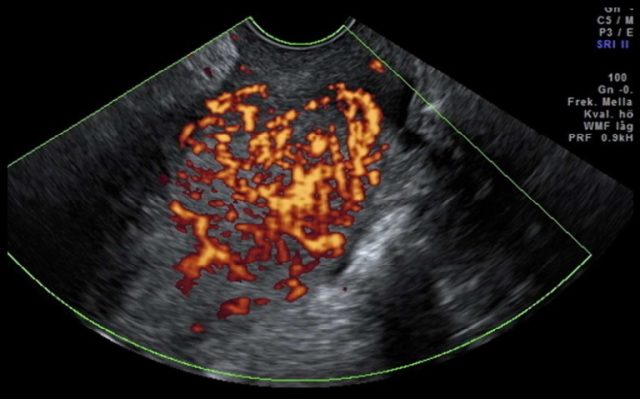
图 2e II 期 3 级内膜样癌
非子宫内膜样癌中,癌肉瘤和透明细胞癌比其他非子宫内膜样癌大,浆液性癌更常表现为均匀回声。图 3 为非子宫内膜样癌的超声图像。
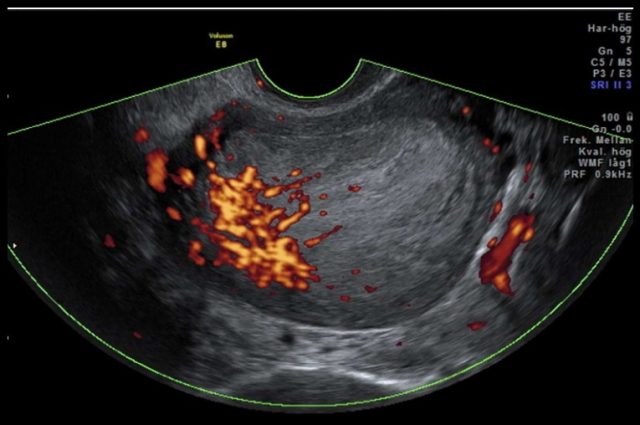
图 3a 非子宫内膜样癌:IA 期癌肉瘤
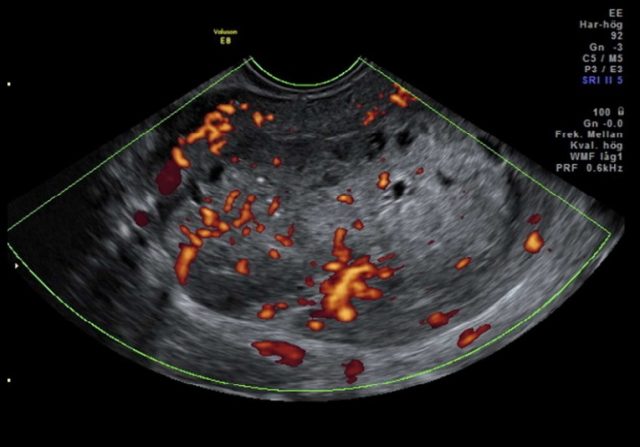
图 3b 非子宫内膜样癌:IB 期癌肉瘤
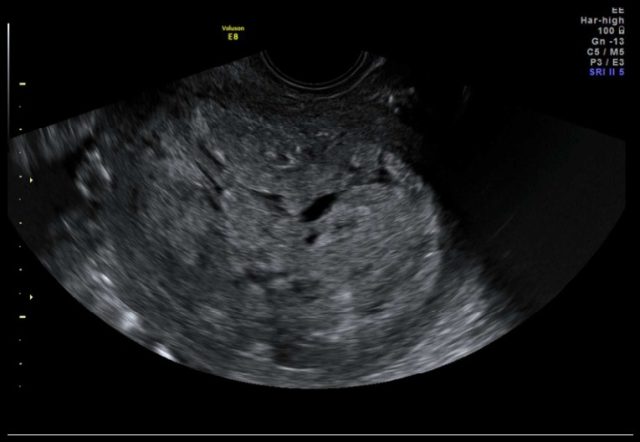
图 3c 非子宫内膜样癌:II 期癌肉瘤
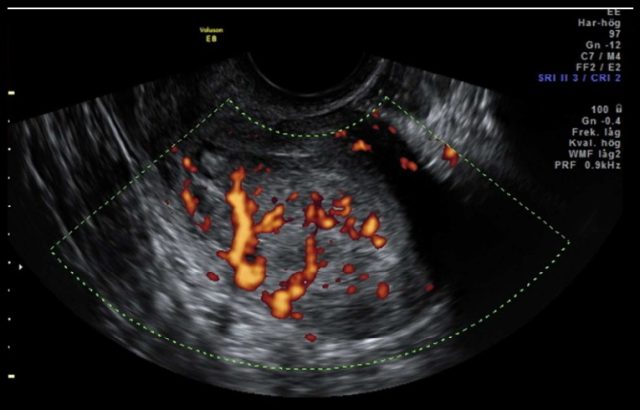
图 3d 非子宫内膜样癌:IA 期透明细胞癌
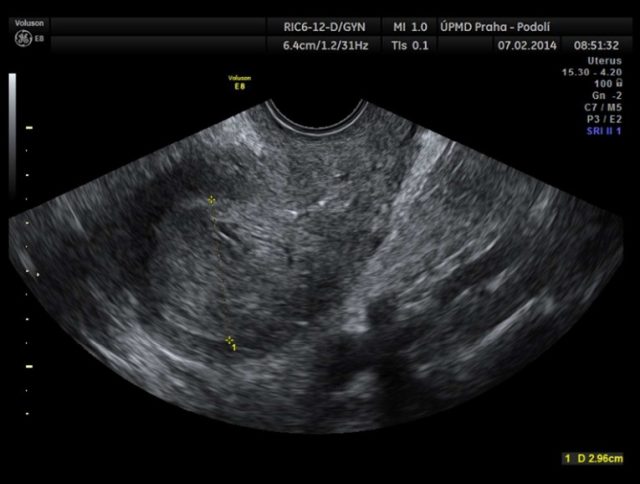
图 3e 非子宫内膜样癌:IIIC 期透明细胞癌
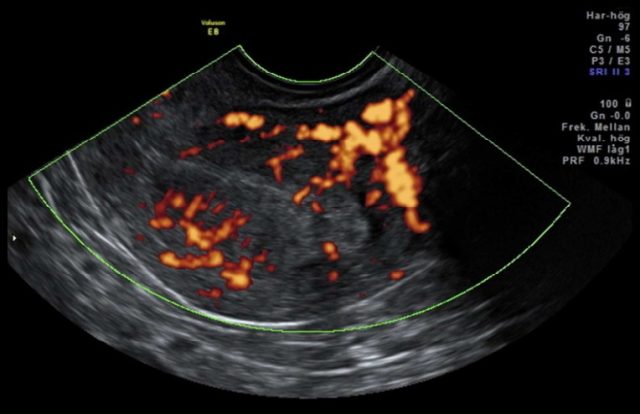
图 3f 非子宫内膜样癌:IA 期浆液性癌
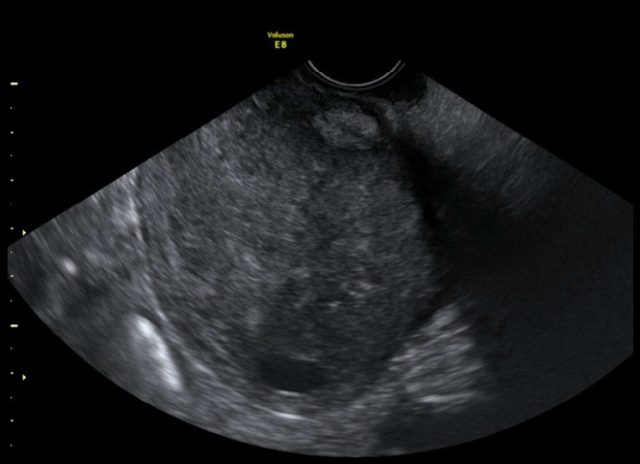
图 3 g 非子宫内膜样癌:IV 期浆液性癌
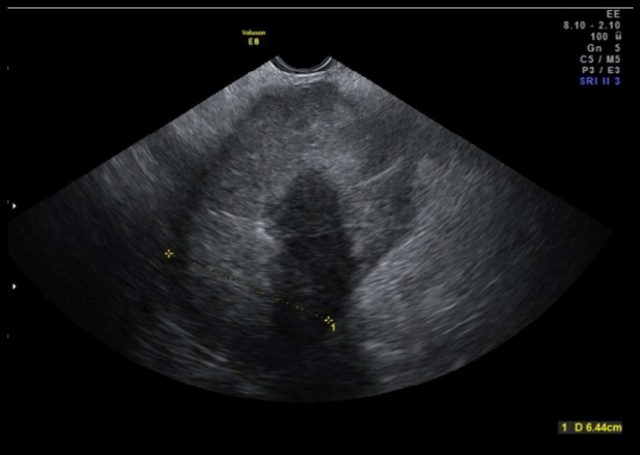
图 3 h 非子宫内膜样癌: IIIC 期混合细胞癌
研究发现,<15 mm 的肿瘤中,37% 的病例表现为规则的内膜-肌层交界带,42% 的病例内膜表现为高回声。
作者指出,任何一种超声参数都不具备超过预测高危疾病的中等能力,因此不能单独用于鉴别目的。本研究发现,肿瘤大小或可作为超声预测内膜癌高风险的最强指标。
研究中发现,<15 mm 的肿瘤特征与子宫内膜增生典型特征相似,因此区分绝经后出血妇女的良性和恶性子宫内膜疾病具有难度。
研究表明,子宫内膜癌肿瘤分期及分级越高,血流越丰富,提示血流情况或可在判断子宫内膜癌预后中起作用。
